GASTROENTEROLOGIA - ENDOSCOPIA DIGESTIVA - STUDIO SPECIALISTICO
Menu principale:
- Home Page
- CHI SIAMO
- APPARATO DIGERENTE
-
ENDOSCOPIA DIGESTIVA
- Definizione
- La sedazione
- Disinfezione degli strumenti
- EGDS - GASTROSCOPIA
- ILEO-COLONSCOPIA
- ENTEROSCOPIA
- ERCP
- EUS - ECOENDOSCOPIA
- ENDOSCOPIA OPERATIVA
- GASTRO-DIGIUNO-STOMIE
-
ALTRE METODICHE
- GASTROENTEROLOGICHE
- GASTROFISIOPATOLOGICHE
-
NON GASTROENTEROLOGICHE
- DIAGNOSTICA DI LABORATORIO
- DIAGNOSTICA PER IMMAGINI
- RX CONVENZIONALE
- RX INTERVENTISTICA
-
MALATTIE DELL'INTESTINO
- GASTROENTEROLOGIA - Definizione
- ESOFAGO
- STOMACO
- TENUE
- COLON
- RETTO
- ANO
- VARIE
- MALATTIE DEL FEGATO
- MALATTIE DELLA COLECISTI
- MALATTIE DELLE VIE BILIARI
- MALATTIE DEL PANCREAS
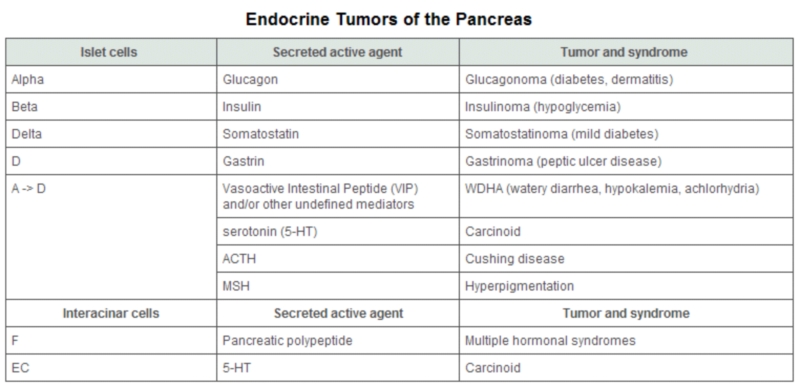
Tumori Endocrini
NET (Tumori NeuroEndocrini)
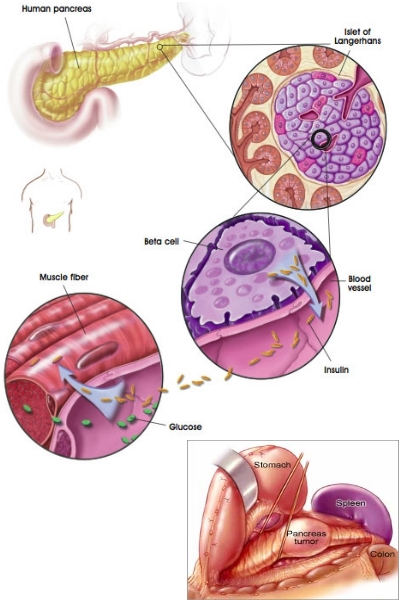
INSULINOMA
Raro tumore delle cellule insulari che ipersecerne insulina.
L'insulinoma è un tumore o, raramente, una diffusa iperplasia delle cellule b del pancreas. Di tutti gli insulinomi, l'80% è singolo e può essere resecato in modo radicale se identificato. Solo il 10% degli insulinomi è maligno. Si verifica in 1/250000 persone a un'età mediana di 50 anni o nel terzo decennio di vita quando fa parte di una neoplasia multiendocrina di tipo I (circa il 10% degli insulinomi). Gli insulinomi associati alla neoplasia multiendocrina di tipo I sono più frequentemente multipli.
Sintomi e segni
L'ipoglicemia secondaria a un insulinoma si verifica durante il digiuno. I sintomi sono insidiosi e possono mimare un'ampia varietà di disturbi neurologici e psichiatrici. I disturbi a carico del SNC sono caratteristici: cefalea, confusione, disturbi visivi, debolezza motoria, paresi, atassia, marcate alterazioni della personalità con possibile progressione sino alla perdita di coscienza, convulsioni e coma. Si possono presentare, ma spesso sono assenti, i segni di una stimolazione simpatica (lipotimia, debolezza, tremito, palpitazione, sudorazione, rabbia e nervosismo).
Diagnosi
Il primo passo è la conferma dell'ipoglicemia per cui è necessaria la dimostrazione del rapporto tra l'eccessiva insulinemia, misurata con il test radioimmunologico e i livelli plasmatici di glucoso.
La procedura più utile è rappresentata da un digiuno stettamente controllato per 72 h. La concentrazione plasmatica di insulina si abbassa progressivamente negli individui normali; in quelli affetti da insulinoma coesistono alti valori di insulinemia e ipoglicemia.
Inoltre, l'insulinoma, di solito, produce proinsulina e la presenza di proinsulina con l'ipoglicemia a digiuno è molto suggestiva per un insulinoma. La furtiva autosomministrazione di insulina deve essere tenuta in considerazione; può essere evidenziata dalla presenza di anticorpi circolanti contro l'insulina se è stata usata dell'insulina non umana (cioè suina o bovina).
Solitamente entro le prime 24 h, l'ipoglicemia si dimostra essere la causa della sintomatologia con la triade di Whipple:
(1) l'attacco si verifica durante il digiuno;
(2) i sintomi si verificano in presenza di ipoglicemia (glicemia < 40 mg/dl [< 2,22 mmol/l]);
(3) l'ingestione di carboidrati risolve la sintomatologia. Una simultanea iperinsulinemia > 6 mU/ml (> 42 pmol/l) è diagnostica di un'ipoglicemia insulino-
Se non si osserva la triade di Whipple dopo un digiuno prolungato e se la glicemia plasmatica dopo il digiuno di una notte è > 50 mg/dl (> 2,78 mmol/l), si può ricorrere al test di stimolo con la tolbutamide che viene, però, raramente usato a causa della possibile improvvisa diminuzione della glicemia e dell'elevata frequenza con cui compaiono i sintomi durante il test. Di contro, se la diagnosi è difficile, può essere usato il test di soppressione del peptide C. Durante l'infusione di insulina (0,1 U/kg/h) i pazienti con insulinoma non riescono a riportare i livelli del peptide C a valori normali.
L'insulinoma viene localizzato mediante l'ecografia (sensibilità preoperatoria del 70% e intraoperatoria dell'80%). L'ecografia endoscopica ha una sensibilità preoperatoria ancora maggiore (> 90%). La TC non si è dimostrata utile e l'arteriografia o la cateterizzazione selettiva delle vene porta e splenica generalmente non si sono dimostrate utili nella localizzazione della sede di produzione dell'insulina.
Terapia
Le percentuali globali di guarigione chirurgica si avvicinano al 90%. Un piccolo insulinoma singolo, localizzato in corrispondenza o in prossimità della superficie del pancreas, di solito, può essere enucleato chirurgicamente. Nel caso di un singolo adenoma di grandi dimensioni o localizzato in profondità nel corpo o nella coda del pancreas, nel caso di lesioni multiple del corpo o della coda (o di entrambi) o nel caso in cui non venga trovato alcun insulinoma (una circostanza insolita), si esegue una resezione pancreatica subtotale distale. In < 1% dei casi, l'insulinoma è localizzato in una sede ectopica, nel tessuto peripancreatico della parete duodenale o nell'area periduodenale e può essere trovato soltanto con una diligente ricerca. La pancreaticoduodenectomia (intervento di Whipple) viene eseguita nei casi di insulinoma maligno resecabile del pancreas prossimale. La pancreasectomia totale viene eseguita se una precedente resezione pancreatica subtotale non si è dimostrata adeguata.
Se l'ipoglicemia continua, può essere somministrato, per via orale, il diazossido (3-
VIPoma o Verner-
Tumore a cellule pancreatiche insulari non b che causa una sindrome con diarrea acquosa, ipokaliemia e acloridria.
Sintomi e segni
Tra questi tumori, il 50-
L'iperglicemia e la ridotta tolleranza al glucoso si possono verificare nel 50% dei pazienti. Raramente, durante gli attacchi di diarrea, si può verificare un rash cutaneo simile a quello della sindrome da carcinoide.
Diagnosi
La diagnosi richiede la dimostrazione di una diarrea secretoria (l'osmolarità delle feci è quasi identica a quella plasmatica e corrisponde al doppio della somma della concentrazione fecale di sodio e di potassio). Vanno escluse le altre cause di diarrea secretoria e, in particolare, l'abuso di lassativi. Devono essere eseguiti gli esami arteriografici ed ecografici, ma questi non riusciranno a visualizzare il tumore nel 66% dei pazienti. Livelli circolatori spiccatamente elevati di peptide intestinale vasoattivo (V.I.P.) alla radioimmunologia permettono la diagnosi, ma elevazioni meno marcate si possono verificare anche nella sindrome da intestino corto e nelle malattie infiammatorie. Sono possibili risultati falsi-
Terapia
Inizialmente va reintegrata la perdita di liquidi e di elettroliti. Il bicarbonato deve essere somministrato per reintegrare le perdite fecali di questo ione ed evitare l'acidosi. Poiché le perdite fecali di acqua e di elettroliti aumentano con la reidratazione, può diventare difficile il loro continuo reintegro EV. L'octreotide controlla efficacemente la diarrea nella maggior parte dei pazienti, ma possono essere necessarie delle dosi elevate.
Le resezione del tumore è curativa nel 50% dei pazienti con un tumore localizzato. In quelli con tumore metastatico, la resezione di tutto il tumore visibile può apportare un sollievo temporaneo alla sintomatologia. La combinazione di streptozocina e doxobrucina può ridurre la diarrea e la massa tumorale (nel 50-
GLUCAGONOMA
Tumori pancreatici a cellule-
I glucagonomi sono molto rari, ma sono simili agli altri tumori delle cellule insulari in quanto le lesioni primarie e quelle metastatiche sono a lenta crescita: una sopravvivenza a 15 anni è abbastanza comune. L'80% dei glucagonomi è maligno. L'età media dell'inizio della sintomatologia è di 50 anni. L'80% dei pazienti è rappresentato da donne.
Poiché il glucagonoma produce glucagone, i sintomi sono simili a quelli del diabete. Spesso sono presenti calo ponderale, anemia normocromica, ipoamminoacidemia e ipolipidemia, ma il reperto clinico più caratteristico è un'eruzione cutanea cronica, spesso associata a una lingua di color vermiglio, liscia e lucida e a una cheilite. Si tratta di una lesione esfoliativa, eritematosa, rosso-
Viene posta dimostrando gli elevati livelli di glucagone immunoreattivo circolante in presenza di un tipico aspetto angiografico di un tumore delle cellule insulari. Le diagnosi di certezza si fa alla laparotomia.
Terapia
La resezione del tumore allevia tutti i sintomi. I tumori non resecabili, metastatici o recidivi, sono trattati con combinazioni di streptozocina e doxorubicina, che possono diminuire i livelli circolanti di glucagone immunoreattivo, riducono i sintomi e migliorano le percentuali di risposta (50%), ma non possono migliorare la sopravvivenza. L'octreotide inibisce parzialmente la produzione di glucagone e può causare la scomparsa del rash, ma la tolleranza al glucoso può diminuire a causa del suo effetto sulla secrezione di insulina. L'octreotide può contrastare rapidamente l'anoressia e la perdita di peso dovuti all'effetto catabolico dell'eccesso di glucagone. Lo zinco applicato localmente, oralmente o per via parenterale può portare alla scomparsa dell'eritema, ma la risoluzione può verificarsi anche dopo la semplice idratazione o la somministrazione EV di ammine o di acidi grassi, indicando che l'eritema non è causato solamente dalla carenza di zinco.