GASTROENTEROLOGIA - ENDOSCOPIA DIGESTIVA - STUDIO SPECIALISTICO
Menu principale:
- Home Page
- CHI SIAMO
- APPARATO DIGERENTE
-
ENDOSCOPIA DIGESTIVA
- Definizione
- La sedazione
- Disinfezione degli strumenti
- EGDS - GASTROSCOPIA
- ILEO-COLONSCOPIA
- ENTEROSCOPIA
- ERCP
- EUS - ECOENDOSCOPIA
- ENDOSCOPIA OPERATIVA
- GASTRO-DIGIUNO-STOMIE
-
ALTRE METODICHE
- GASTROENTEROLOGICHE
- GASTROFISIOPATOLOGICHE
-
NON GASTROENTEROLOGICHE
- DIAGNOSTICA DI LABORATORIO
- DIAGNOSTICA PER IMMAGINI
- RX CONVENZIONALE
- RX INTERVENTISTICA
-
MALATTIE DELL'INTESTINO
- GASTROENTEROLOGIA - Definizione
- ESOFAGO
- STOMACO
- TENUE
- COLON
- RETTO
- ANO
- VARIE
- MALATTIE DEL FEGATO
- MALATTIE DELLA COLECISTI
- MALATTIE DELLE VIE BILIARI
- MALATTIE DEL PANCREAS
Diverticoli
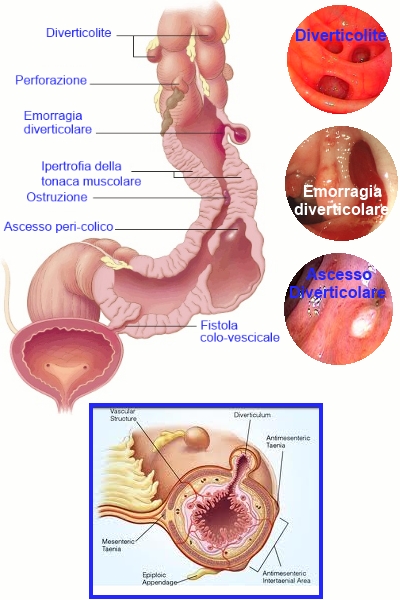
La diverticolite e la diverticolosi del colon sono patologie comuni indicate dalla locuzione comune malattia diverticolare che si pensa possa interessare quasi la metà della popolazione tra i 60 e gli 80 anni; sono rari nelle persone con età < 40 anni, ma diventano rapidamente più frequenti dopo questa età; essenzialmente tutte le persone di 90 anni hanno molti diverticoli. Variano da un diametro di 3 mm a più di 3 cm e possono essere molteplici. I diverticoli giganti, sono rari, hanno un diametro di 3-
Eziologia e fisiopatologia
Si crede che lo sviluppo dei diverticoli sia correlato a uno spasmo segmentale della muscolatura intestinale; il conseguente aumento della pressione determina un'estrusione della mucosa nei punti più deboli della tonaca muscolare dell'intestino, la zona vicina ai vasi intramurali. L'ipertrofia muscolare è un reperto frequente nel sigma. L'eziologia dei diverticoli giganti non è chiara; una teoria è che alla base del diverticolo esista un'anomalia di tipo valvolare, tale che i gas intestinali possono entrare, ma non uscire con la stessa facilità.
Esistono tre condizioni della malattia diverticolare:
diverticolosi (semplice presenza dei diverticoli),
diverticolite (infiammazione o complicazioni dei diverticoli),
stato prediverticolare (stato di transizione fra la malattia del colon irritabile e la diverticolosi).
La diverticolosi
La presenza di diverticoli nell'intestino spesso non dà alcuna sintomo particolare e la maggior parte delle persone se ne accorge solo in seguito ad esami (colonscopia o clisma opaco) condotti per altre ragioni a o scopo preventivo. I diverticoli sembrano essere causati dal cedimento delle pareti del colon, dovuto a un aumento della pressione sulle stesse. L'aumento della pressione è causato a sua volta dal transito difficoltoso delle feci, per cui spesso questa malattia è messa in relazione con la stipsi. Inoltre il meccanismo di cedimento della parete del colon è dovuto prevalentemente a una dieta povera di fibre, che rende difficile e ritarda l'evacuazione. I sintomi della malattia diverticolare sono dolori addominali, diarrea e spasmi.
Le cause della diverticolosi
La dieta povera di fibre è solo una delle possibili cause della diverticolosi e della sua evoluzione possibile, la diverticolite. Si ricorda che l'Organizzazione Mondiale della Sanità raccomanda un consumo pari almeno mediamente a 20 g di fibre al giorno. Altre cause sono da ricercarsi in un cattivo stile di vita, che portano all'abitudine a ritardare l'evacuazione e alla stipsi, oppure a un ridotto diametro del sigma, l'ultima parte del colon discendente.
La diverticolite e le altre complicazioni
Se i diverticoli sono sede di infiammazione e/o di infezione, si giunge alla diverticolite. In questo caso può comparire la febbre, brividi, nausea e crampi.
Le ulteriori complicazioni della malattia diverticolare possono essere anche molto serie:
Formazione di fistole: una fistola è una perforazione di un tessuto che mette in comunicazione due organi diversi. Le fistole che si formano in seguito alla diverticolosi o diverticolite possono interessare il colon e la pelle, oppure il colon e la vescica, quest'ultimo caso è il più serio perché può originare infezioni anche alle vie urinarie.
Perforazione con eventuale peritonite: se l'infezione non è curata e debellata, può dare origine a un ascesso, con conseguente perforazione della parete del colon e peritonite diffusa.
Occlusione intestinale: le cicatrici che si formano in seguito alla guarigione del processo infiammatorio della diverticolite possono restringere il colon e occludere parzialmente o completamente il transito delle feci.
Emorragia: se si verifica la rottura dei vasi all'interno dei diverticoli, può verificarsi un'emorragia, di entità e durata varia a seconda del danno provocato. Si tratta tuttavia della complicazione più rara.
Sintomi, segni e diagnosi
Una diverticolosi è sospettata quando sono presenti sintomi quali il sanguinamento rettale o la diverticolite. Sulla base di questo sospetto e in assenza di sintomi acuti, la diverticolosi può di solito essere diagnosticata mediante un clisma opaco, in particolare a doppio contrasto o mediante una colonscopia.
Un sanguinamento, a volte massivo, si può verificare nel lume del diverticolo, probabilmente a causa dell'erosione di un vaso adiacente, secondaria alla presenza di feci nel diverticolo stesso. A causa della ritenzione delle feci nel sacco diverticolare, si possono verificare un'erosione e un'infiammazione secondarie con le complicanze correlate.
Per diagnosticare la sede del sanguinamento può essere utilizzata la scintigrafia o ancora meglio l'arteriografia selettiva. Quando il sanguinamento si arresta, spontaneamente o dopo l'angiografia, si devono eseguire, nelle 2-
La pancolonscopia è, a questo fine, la metodica migliore; se l'osservazione del colon dx non è soddisfacente, si può eseguire una sigmoidoscopia flessibile e un clisma opaco.
La terapia per diverticolosi e diverticolite
Le cure per la diverticolosi e la malattia diverticolare riguardano lo stile di vita (dieta). Attualmente si privilegia l'idea che una dieta ricca di fibre possa ridurre la pressione del colon, proposta diametralmente opposta a quella degli anni '60 che consigliava una dieta povera di fibre. Alcuni sostengono l'utilità di antispatici e di sostanze idrofile come lo psillio per aumentare la massa fecale e prevenire gli episodi acuti.
Negli episodi acuti di diverticolite si usano antispastici (non antidolorifici che potrebbero "nascondere" una peritonite) e antibiotici. Da notare che durante gli episodi acuti l'apporto di fibre va ridotto e questa indicazione può creare ulteriore confusione nel malato.
La terapia chirurgica è indicata per quei pazienti con attacchi ripetuti e/o con risposta nulla alla terapia medica, oltre che in tutti i casi di complicazioni più serie, come peritonite, perforazione, occlusione intestinale ed emorragia.